Expertenwissen
Prophylaxe und Therapie der Radiodermatitis
Autorin: Claudia Schatz
Bei vielen Krebserkrankungen sind radioonkologische Behandlungen ein essenzieller Bestandteil der Therapie. Während und nach perkutaner Strahlentherapie kann sich in Abhängigkeit der Strahlenqualität, der Bestrahlungsdosis und der Energie der Strahlung sowie der bestrahlten Fläche eine akute Radiodermatitis ausbilden. Diese sind meist lokal auf das Bestrahlungsareal begrenzt.
Die Radiodermatitis ist eine Reaktion der Hautzellen auf die Bestrahlung. Eine strahleninduzierte Reaktion der Haut, eine Radiodermatitis, tritt ab ca. der 3. Bestrahlungswoche auf. Ausgeprägte Radiodermatitiden sind sehr schmerzhaft und das Risiko einer Superinfektion besteht. Durch geeignete prophylaktische und therapeutische Maßnahmen sollen die Folgen minimiert werden.
hidden1hidden2Definition:
Die Radiodermatitis bezeichnet eine durch ionisierende Strahlung hervorgerufene, entzündliche Reaktion der Haut.

Das Ausmaß einer Strahlendermatitis wird durch Faktoren der Patient:innen, wie Allgemeinzustand, (biologisches) Lebensalter, Geschlecht und Komorbiditäten oder aber auch durch Co-Medikationen, wie z.B. Johanniskraut, Immuntherapien oder andere Substanzen, mitbestimmt. Ebenso spielen Behandlungsfaktoren wie Gesamt- und Tagesdosis der Strahlung, Verabreichungs- und Bestrahlungstechniken, Größe und Lage des Behandlungsbereich eine Rolle.
| CTCAE-Skala zur Klassifikation akuter Nebenwirkungen (Common Toxicity Criteria) | |
|
Grad 1 |
Geringes Erythem, Epilation, trockene Desquamation, reduzierte Schweißsekretion |
| Grad 2 | Mäßiges Erythem, vereinzelt feuchte Epitheliolyse (unter 50 %), mäßiges Ödem |
| Grad 3 | Ausgeprägtes Erythem, konfluierende feuchte Epitheliolyse (über 50 %), starkes Ödem |
| Grad 4 | Tiefe Ulzera, Hämorrhagie, Nekrose |
Evidenzbasiertes pflegerisches Wissen zur Prophylaxe der Radiodermatitis besteht wenig. Die dargestellten Maßnahmen beziehen sich auf die vorhandenen Leitlinien und Erfahrungswissen.
Desquamation:
Abstoßung der obersten Hornschicht der Haut mit Bildung von Schuppen = Abschuppung, Schuppenbildung
Ziel
- Zu Beginn der Radiotherapie wird der aktuelle Hautzustand beurteilt und individuelle Risikofaktoren sowie die Hautpflegegewohnheiten ermittelt.
- Wichtig ist die kontinuierliche Inspektion des Bestrahlungsgebietes, um Veränderungen frühzeitig zu erkennen. Es sollte auf Rötungen, trockene/feuchte Desquamation geachtet werden.
- Ebenso ist die tägliche Befragung nach individuellen subjektiven Symptomen, wie Brennen, Hitzegefühl, Juckreiz, Spannungsgefühl, Schmerzen wichtig.
- Information und Beratung zur Prophylaxe der Radiodermatitis sollten bei allen Patient:innen durchgeführt und individuelle pflegerische Ziele vereinbart werden. Diese werden in regelmäßigen Abständen evaluiert und ggf. angepasst.
HautreinigungHautmittel: pH- neutrale und nichtalkalische WaschsubstanzenReinigung: Lauwarmes Duschen (2-3 Minuten) oder tägliches Waschen ist erlaubt
|
HautpflegeEmpfehlung: Basiscreme oder Lipolotion unter Zusatz von Urea (2-5 %) ohne allergisierende Substanzen. Es liegen keine ausreichenden Erkenntnisse vor, um ein bestimmtes Hautmittel für die Anwendung während der Strahlentherapie zu empfehlen. Die prophylaktische Anwendung von Kortikosteroiden auf der Haut wird kontrovers diskutiert. Es gibt keine ausreichende Evidenz für eine generelle prophylaktische Anwendung.
|
KleidungWesentliche Grundlage der Prophylaxe der Radiodermatitis ist die Reduktion des oberflächlichen Zellverlustes. Dies kann durch weite, nicht abschließende, nicht scheuernde sowie luftdurchlässige Kleidung unterstützt werden.Ein silikonisierter drainagefähiger Schaumverband kann auf Hautarealen mit hoher mechanischer Belastung, z. B. Brust oder Hals verwendet werden.
|
|
Freizeit und Umwelt
Direkte Sonnenexposition muss vermieden werden, da die zusätzliche UV-Belastung das Risiko einer Radiodermatitis erhöht. Keine Wärme- oder Kälteapplikationen im Bestrahlungsgebiet, Ausnahme ist eine milde Kälteanwendung mittel Coolpads.
Weitere Maßnahmen
Um die Verringerung des Schweregrads von Hautschädigungen zu erreichen, sollte der präventive Einsatz von silikonisierten Folienverbänden nicht außer Acht gelassen werden. Der Ansatz besteht darin, die empfindliche Haut vor weiteren Schäden zu bewahren, indem sie vor Reibung geschützt wird; dies kann mit Folienverbänden erreicht werden, die ab dem Beginn der Strahlentherapie verwendet werden. Silikonisierte Folienverbände haften sehr gut in den Falten der Haut, ohne beim Abnehmen ein Trauma zu verursachen. In mehreren Studien wird dies belegt, jedoch sollten dazu noch weitere Studien durchgeführt werden, um die Wirksamkeit im Rahmen der Prävention zu belegen und eine eindeutige Empfehlung aussprechen zu können.
Pflaster dürfen im Bestrahlungsfeld nicht aufgebracht werden. Da sich dies bei einer Radiodermatitis oder Wunden, z. B. exulzerierenden Tumoren, nicht immer vermeiden lässt, empfiehlt die Autorin silikonisierte Pflaster oder Folien. Hierzu gibt es allerdings keine Evidenz im Bereich der Radiodermatitis. Studien mit silikonisierten Schaumverbänden belegen einen schmerzarmen und einfachen Verbandwechsel sowie eine Prävention von Pflaster induzierten Traumata. Durch silikonisierte Auflagen kommt es zu keinem transepidermalen Wasserverlust. Ein Trauma des Stratum corneum kann durch silikonbeschichtete Auflagen vermieden werden.
Bestrahlung im Genital- und Analbereich
Bestrahlungen bei Analkarzinom oder Vulvakarzinom sind besondere Herausforderung, da Feuchtigkeit, Reibung und Scherkräfte in dieser Region vorhanden sind. Wichtig ist hier luftdurchlässige Unterwäsche aus Baumwolle mit Beinsatz oder bei Bedarf können Fixierpants mit verlängertem Beinsatz und Inkontinenzeinlage benutzt werden. Beim Toilettengang sollte auf weiches Toilettenpapier und/oder feuchte Einmalwaschlappen geachtet werden, um Reibung weitgehend zu vermeiden.
Nach der Erfahrung der Autorin können Hautschutzsalben bei Feuchtigkeit benutzt werden. Es existiert keine Evidenz für diese Maßnahme.
Therapeutische Maßnahmen
Die Empfehlungen hinsichtlich der Therapie einer Radiodermatitis sind abhängig vom Schweregrad der Hautreaktion. Eine strahleninduzierte Reaktion der Haut, eine Radiodermatitis, tritt ab ca. der 3. Bestrahlungswoche auf. Wesentliches Merkmal ist hierbei, ob eine feuchte Desquamation vorliegt. Diese geht mit einem schwerwiegenden Defekt der Barriere und Abwehrfunktion der Haut einher. Während bei leichtgradigen Veränderungen der Fokus v.a. auf der Symptomkontrolle liegt, müssen bei höhergradigen Hautreaktionen Komplikationen wie Infektionen und systemische Reaktionen vorgebeugt und rechtzeitig erkannt werden.
Die Empfehlungen zur Prophylaxe der Strahlendermatitis sollten alle weitergeführt werden.

Wichtig ist ein einheitliches Konzept, zur Prophylaxe der Radiodermatitis, welches durchgehend von allen Beteiligten umgesetzt wird.
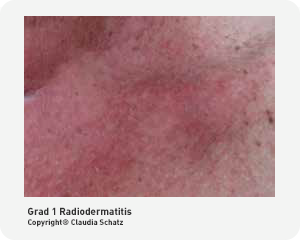
Grad 1 Radiodermatitis
Grad 1 der Radiodermatitis zeigt ein blasses Erythem und/oder trockene Abschuppungen. Es können Juckreiz und Schmerzen auftreten.
Die AWMF-Leitlinie empfiehlt hier kühlende Maßnahmen. Da es sich bei der Strahlendermatitis um eine akute Entzündungsreaktion handelt, sollte analog zu anderen Entzündungsreaktionen der Haut (z.B. Verbrennungen) auf eine suffiziente Flüssigkeitszufuhr geachtet werden. Durch eine gestörte Kapillarfunktion kommt es zu einem erhöhten Volumenverlust.
Maßnahmen
- Durchführung der prophylaktischen Maßnahmen
- In Arealen mit mechanischer Belastung ist bei Grad 1 der Radiodermatitis ein Schutz besonders wichtig. Ein drainagefähiger silikonisierter Schaumverband kann eingesetzt werden (Expertenmeinung).
- Einsatz von topischen Kortikosteroiden kann erwogen werden.
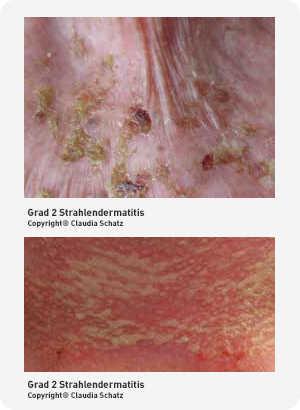
Grad 2 Strahlendermatitis
Grad 2 der Strahlendermatitis zeigt ein mäßiges Erythem, vereinzelt feuchte Desquamation (unter 50 %) und ein mäßiges Ödem. Die feuchten Desquamationen sind hauptsächlich in den Hautfalten sichtbar.
Eine Radiodermatitis ≥ Grad 2 führt zu einem steigenden Risiko für eine sekundäre Infektion der Haut. Aus diesem Grund sind prophylaktische antiseptische Maßnahmen notwendig. Lange Einwirkzeiten von antiseptischen Maßnahmen sind zu vermeiden, um Mazerationen zu verhindern. Octenisept kann zu einem Brennen auf der bereits gereizten Haut führen (Expertenbeobachtung). Hypochlorige Lösungen eignen sich, nach Meinung der Autorin, für die prophylaktische Anwendung. Evidenz liegt zu prophylaktischen antiseptischen Maßnahmen bei einer Strahlendermatitis nicht vor. Jedoch liegt ausreichend Literatur zur Wirksamkeit antibakterieller Produkte zur Infektionsprophylaxe vor.
Maßnahmen
- Durchführung der prophylaktischen Maßnahmen
- Antiseptische Maßnahmen mit Vliesstoffkompressen (steril) durchführen, dabei die Kompressen nur auflegen, die Herstellerangaben sind zu berücksichtigen.
- Bei feuchten Desquamationen können dünne silikonisierte Polyurethan Schaumverbände als atraumatische Wundabdeckung oder silikonisierte Wunddistanzgitter mit Vliesstoffkompressen (steril) genommen werden.
- Fixierung von Verbänden ausschließlich mit silikonisierten Materialien oder mit nicht-haftenden Materialien (z. B. Schlauchverbänden, Binden), um eine zusätzliche Traumatisierung der Haut zu verhindern.
- Der Verband sollte möglichst dünn sein, um einen Wärmestau zu vermeiden.
- Ein atraumatischer Verbandwechsel ist zu gewährleisten.
- Der Einsatz von topischen Kortikosteroiden kann erwogen werden.
- Verbandwechsel werden hygienisch mit sterilen Materialien durchgeführt.
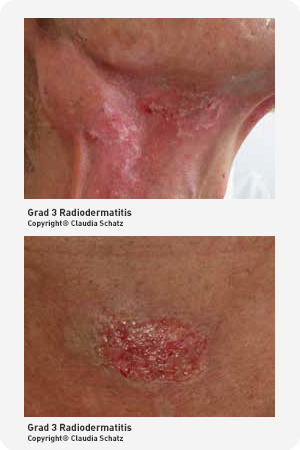
Grad 3 Radiodermatitis
Grad 3 der Radiodermatitis zeigt ein ausgeprägtes Erythem, konfluierende feuchte Desquamationen und ein starkes Ödem. Die betroffenen Hautareale zeigen eine leichte Verletzlichkeit mit Blutungsneigung.
Prophylaktische Maßnahmen zur Vermeidung von Wundinfektionen sind notwendig.
Maßnahmen
- Durchführung der prophylaktischen Maßnahmen
- Antiseptische Maßnahmen mit Vliesstoffkompressen durchführen, dabei die Kompressen nur auflegen, die Herstellerangaben sind zu berücksichtigen.
- Bei feuchten Desquamationen können dünne silikonisierte Polyurethan Schaumverbände als atraumatische Wundabdeckung oder silikonisierte Wunddistanzgitter mit Vliesstoffkompressen genommen werden.
- Bei größeren Exsudatmengen kann ein drainagefähigen silikonisierten Schaumverband und ein saugender Sekundärverband verwendet werden. Dies hat den Vorteil, dass der Sekundärverband bei Bedarf mehrmals täglich gewechselt werden kann. Bei bestimmten Fällen, z. B. Hals-Kopf-Tumor-Patient:innen, die während der Bestrahlung eine Maske tragen müssen, kann der Sekundärverband abgenommen und der Primärverband belassen werden.
- Ein atraumatischer Verbandwechsel ist zu gewährleisten.
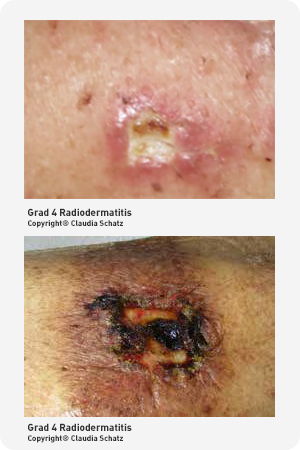
Grad 4 Radiodermatitis
Grad 4 der Radiodermatitis zeigt Hämorrhagien und/ oder Ulzerationen. Dies ist jedoch sehr selten. Ein Strahlenulcus soll nach den allgemeinen Regeln der Wundversorgung behandelt werden.
Maßnahmen
- Die Maßnahmen entsprechen den Empfehlungen wie bei Grad 2 und Grad 3.
- Ulzerationen sind nach den Regeln einer feuchten Wundversorgung zu behandeln.
- Die meisten Wundverbände können während der Bestrahlung belassen werden, dies hat das Team der Expertin getestet.
- Falls eine Maske unter der Bestrahlung getragen werden muss, kann nur ein dünner Verband während der Bestrahlung belassen werden. Hier ist es sinnvoll bei hohem Exsudataufkommen ein drainagefähiger Schaumverband als Primärverband zu benutzen. Dieser verbleibt unter der Bestrahlung und der Sekundärverband kann nach der Bestrahlung wieder angebracht werden.
- Verbände mit Saugkompressen oder Superabsorber, die unter Bestrahlung belassen werden, sollten vor der Bestrahlung gewechselt werden. Sehr feuchte Verbände können die Belastung der Haut während der Bestrahlung erhöhen.

- Produkte mit Silber dürfen während der Radiotherapie nicht verwendet werden!
- Verbandwechsel am Bestrahlungsgerät sind hygienisch schwierig durchzuführen und sollten vermieden werden.
Fazit:
Die Datenlage zur Prophylaxe und Therapie der Radiodermatitis ist auf Grund der Vielzahl eingesetzter Substanzen schwer beurteilbar. Von Beginn der radioonkologischen Therapie an sind Hautprophylaxe, wie Hautreinigung und Hautpflege sehr wichtig. Das betroffene Areal sollte vor mechanischer Reizung geschützt werden.
Ein einheitliches Konzept zur Prophylaxe ist notwendig. Information und Beratung zur Prophylaxe der Radiodermatits ist für Patient:innen und Angehörige von großer Wichtigkeit, damit entsprechende Maßnahmen umgesetzt werden. Informationsmaterialien in schriftlicher Form sollten eingesetzt werden.
Autorin:
Claudia Schatz
Fachkrankenschwester für Innere Medizin und Intensivmedizin, M. A. (Erwachsenenbildung), Praxisanleiterin, Pflegetherapeutin Wunde ICW®, Stabstelle Wundmanagement Klinikum rechts der Isar, TU München, Bildungsreferentin Bayerische Pflegeakademie München

Quellen:
- Altoparlak U, Koca O, Koca T, Incidence and Risk Factors of the Secondary Skin Infections in Patients with Radiodermatitis. Eurasin JM 2011;43 (3): 177-181.
- Barrett S, Mepilex Ag: An antimicrobial, absorbent foam dressing with Safetac technology. Br J Nurs 2009; 18 (7): 28-36.
- Behroozian, T., Goldshtein, D., Wolf, J. R., van den Hurk, C., Finkelstein, S., Lam, H., ... & Bonomo, P. (2023). MASCC clinical practice guidelines for the prevention and management of acute radiation dermatitis: part 1) systematic review. EClinicalMedicine.
- Burke, G., Faithfull, S., & Probst, H. (2022). Radiation induced skin reactions during and following radiotherapy: A systematic review of interventions. Radiography, 28(1), 232-239.
- Diggelmann, K. V., Zytkovicz, A. E., Tuaine, J. M., Bennett, N. C., Kelly, L. E., & Herst, P. M. (2010). Mepilex Lite dressings for the management of radiation-induced erythema: a systematic inpatient controlled clinical trial. The British journal of radiology, 83(995), 971-978.
- Finkelstein, S., Kanee, L., Behroozian, T., Wolf, J. R., van den Hurk, C., Chow, E., & Bonomo, P. (2022). Comparison of clinical practice guidelines on radiation dermatitis: a narrative review. Supportive Care in Cancer, 30(6), 4663-4674.
- MacBride SK, Wells ME, Hornsby C, Sharp L, Finnila K, Downie L, A case study to evaluate a new soft silicone dressing, Mepilex Lite, for patients with radiation skin reactions. Cancer Nurs 2008; 31 (31): E8-14.
- Narvaez C, Doemer C, Idel C, Setter C, Olbrich D, Ujmajuridze Z, Carl JH, Rades D (2018) Radiotherapy related skin toxicity (RAREST-01): Mepitel® film versus standard care in patients with locally advanced head and neck cancer. BMC cancer 18:1–5
- Rades D, Narvaez CA, Splettstößer L, Dömer C, Setter C, Idel C, Ribbat-Idel J, Perner S, Bartscht T, Olbrich D (2019) A randomized trial (RAREST-01) comparing Mepitel® Film and standard care for prevention of radiation dermatitis in patients irradiated for locally advanced squamous cell carcinoma of the head-and-neck (SCCHN). Radiotherapy and Oncology 139:79–82
- Paterson, D., Poonam, P., Bennett, N. C., Peszynski, R. I., Van Beekhuizen, M. J., Jasperse, M. L., & Herst, P. M. (2012). Randomized intra-patient controlled trial of mepilex lite dressings versus aqueous cream in managing radiation-induced skin reactions postmastectomy. J Cancer Sci Ther, 4(11), 347-56.
- S2k-Leitlinie Behandlung thermischer Verletzungen des Erwachsenen. AWMF-Registernummer 044-001.
- S3-Leitlinie Supportive Therapie bei onkologischen PatientInnen, Langversion 1.3 April 2020 AWMF-Registernummer: 032/054OL.
- Schatz C, Borm K, Combs SE, Pigorsch SU (2020). Entwicklung eines evidenzbasierten Hautpflege- und Hautschutzkonzeptes in der Strahlentherapie auf Basis der Ergebnisse einer Literaturrecherche. Wundmanagement. 14, 1.
- Stöver I, Feyer, P. (2018). Praxismanual Strahlentherapie 2. Auflage. Springer.
- Stürmer, E. K., & Rembe, J. D. (2023). Die Therapie von Wundinfektionen. Ärztliches Wundmanagement im interprofessionellen Team, 165-179.
- Waring M, Bielfeldt S, Mätzold K, Wilhelm KP, Butcher M, An evaluation of the skin stripping of wound dressing adhesives. J Wound Care 2011; 20 (9): 412, 414, 416-422.
- Yan J, Yuan L, Wang J, Li S, Yao M, Wang K, Herst PM. Mepitel Film is superior to Biafine cream in managing acute radiation‐induced skin reactions in head and neck cancer patients: a randomised intra‐patient controlled clinical trial. Journal of medical radiation sciences. 2020 Sep;67(3):208-16.
- Wooding, H., Yan, J., Yuan, L., Chyou, T. Y., Gao, S., Ward, I., & Herst, P. M. (2018). The effect of Mepitel Film on acute radiation-induced skin reactions in head and neck cancer patients: a feasibility study. The British journal of radiology, 91(1081), 20170298.
- Zhong WH, Tang QF, Hu LY, Feng HX, Mepilex Lite dressings for managing acute radiation dermatitis in nasopharyngeal carcinoma patients: a systematic controlled clinical trial. Med Oncol 2013; 30 (4): 761.
- Zillmer R, Agren MS, Gottrup F, Karlsmark T, Biophysical effects of repetitive removal of adhesive dressings on peri-ulcer skin. J Wound Care 2006; 15(5): 187-91.
Hinweis: Die Rechte der in diesem Artikel gezeigten Bilder (Fotos, Grafiken, Illustrationen, etc.) liegen bei der Autorin. Die Vervielfältigung, Bearbeitung, Verbreitung und jede Art der Verwertung außerhalb der Grenzen des Urheberrechtes bedürfen der schriftlichen Zustimmung des jeweiligen Autors bzw. Erstellers. Kopien von diesen Seiten sind nur für den privaten Gebrauch und nicht für kommerzielle Zwecke gestattet.






